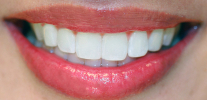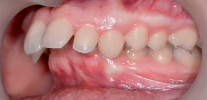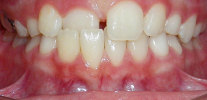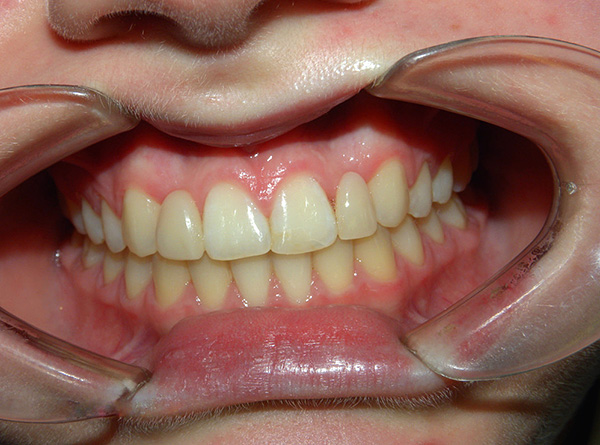
स्थायी काटने ऊपरी और निचले जबड़े पूरी तरह से बंद के साथ स्थायी दांतों के दांत के संबंध है। यदि यह कहना आसान है, यह पूरी तरह से गठित काटने वाला है, जब सभी दूध दांत स्थायी लोगों द्वारा प्रतिस्थापित किए जाते हैं।
एक अस्थायी काटने की तुलना में, निरंतर कई महत्वपूर्ण विशेषताओं द्वारा विशेषता है - फिर हम विस्तार से अपने गठन के चरण, दूध के काटने से स्थायी रूप से संक्रमण की दिलचस्प बारीकियों के साथ-साथ काटने के विसंगतियों के इलाज के लिए आधुनिक तकनीकों और ऐसी स्थिति के बारे में भी विचार करेंगे जब इस तरह के उपचार मुश्किल हो ...
एक दूध काटने से मिश्रित करने के संक्रमण की महत्वपूर्ण बारीकियों
ऑर्थोडोन्टिस्ट्स देर से दूध काटने की अवधि पर विशेष ध्यान देते हैं, जब स्थायी लोगों को अस्थायी दांत बदलने के लिए तैयारियां की जाती हैं। इस समय, किसी बच्चे के मौखिक गुहा की जांच करते समय, कई संकेतों (हमेशा स्पष्ट नहीं) के लिए, दांतों की स्थिति के साथ भविष्य की समस्याओं पर संदेह किया जा सकता है।
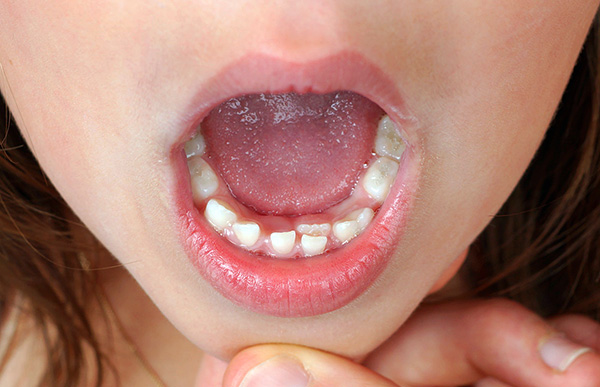
आम तौर पर, दूध दांतों का आकार स्थायी दांतों में दांतों के आकार के साथ मेल खाता है, लेकिन अस्थायी दांतों के मुकुट आनुपातिक रूप से व्यापक होते हैं, खासतौर पर अस्थायी मोलरों के क्षेत्र में (यानी, संख्या 5 और 6 के साथ दांत चबाने)। इस मामले में, विस्तृत मुकुट एक बार दो भविष्य के स्थायी दांतों - प्रीमोलर्स के लिए एक जगह तैयार करते हैं।
बदले में, अस्थायी incisors (सामने दांत) में अधिक प्रमुख रूपरेखा होती है और आमतौर पर ताल के प्रति थोड़ा झुकाव होती है, क्योंकि हड्डी में स्थित स्थायी दांतों की जड़ें उनकी जड़ों पर दबाव डालती हैं।
दांतों का आकार और बच्चे के दांत मेहराब स्थिर काटने की अवधि की तुलना में बहुत छोटे होते हैं। 4 साल से कम उम्र के बच्चों में, निचले जबड़े में एक पिछली स्थिति होती है, लेकिन जब जबड़े और सक्रिय रूप से अस्थायी संयुक्त के सिर शुरू होते हैं, तो निम्न जबड़े आगे बढ़ता है (कुछ हद तक यह बच्चे के पोषण की प्रकृति के कारण होता है - चूसने और भोजन की सक्रिय चबाने का समापन)। जबड़े की सामान्य वृद्धि के साथ, बच्चे के अस्थायी दांतों के बीच अंतराल (ट्रेम्स) दिखाई देते हैं - यह दंत प्रणाली के उचित विकास को इंगित करता है, और किसी भी तरह से माता-पिता को पैथोलॉजी नहीं माना जाना चाहिए (जैसा कि कभी-कभी होता है)।
एक नोट पर
यदि वयस्क या किशोरावस्था में दांतों के बीच अंतराल होते हैं, तो यह वास्तव में मौखिक गुहा ऊतकों के रोगजनक काटने या बीमारियों का एक निश्चित संकेत है (उदाहरण के लिए, गिंगिवाइटिस या पीरियडोंटाइटिस)।
दूध के दांतों की जड़ें समय के साथ घुलती हैं, और वे नए स्थायी दांतों को रास्ता देते हुए निकलती हैं। लेकिन कभी-कभी ऐसा होता है कि दूध के दांत जगह पर रहते हैं, और बच्चे के बढ़ने के बावजूद, व्यक्तिगत दांतों का परिवर्तन नहीं होता है।
यह कई कारणों से हो सकता है:
- बच्चे को हड्डी में स्थायी दांत की रोगाणु गायब हो सकती है। व्यावहारिक रूप से, माता-पिता से मुलाकात करते समय, यह पता लगाना आम तौर पर संभव है कि परिवार में ऐसा पैटर्न है, और रिश्तेदारों के पास अलग-अलग दांत या दांतों के समूह भी नहीं हो सकते हैं। जाहिर है, ऐसे मामलों में, पैथोलॉजी आनुवंशिकता से जुड़ा हुआ है;
- या तो आसन्न दांतों से इसकी गलत स्थिति या हस्तक्षेप के कारण हड्डी से स्थायी दांत नहीं निकल सकता है।
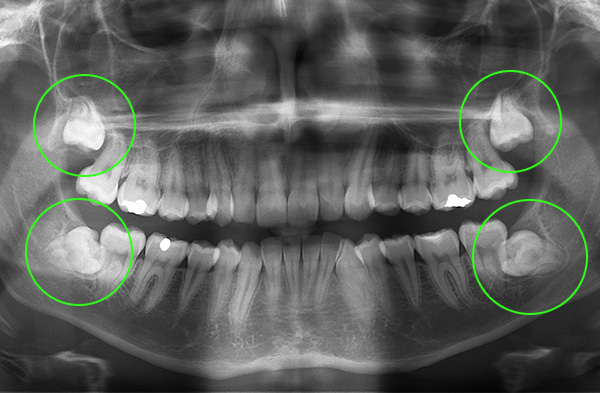
नीचे एक्स-रे तस्वीर पर, हड्डियों में स्थायी दांत, दूध दांतों के नीचे बने होते हैं और उन्हें धक्का देने के लिए तैयार होते हैं, स्पष्ट रूप से दिखाई देते हैं:
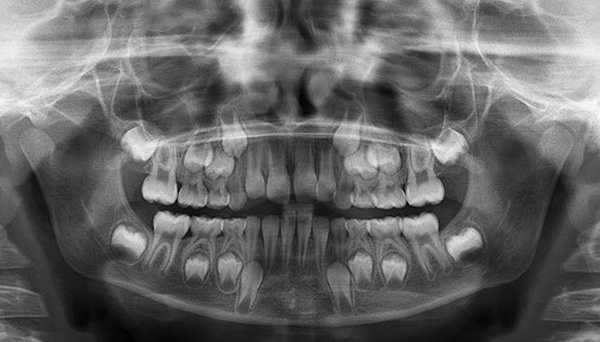
किसी भी मामले में, परीक्षा के बाद केवल दंत चिकित्सक अस्थायी दांत बदलने में देरी के कारण को समझ सकता है - एक्स-रे छवि ली जाएगी।स्नैपशॉट का मूल्यांकन करने के बाद, ऑर्थोडोन्टिस्ट उपचार विकल्पों पर चर्चा करता है।
उदाहरण के लिए, यदि कोई प्राइमोरियम नहीं है, तो ब्रैकेट-सिस्टम को ठीक करने के बाद, नवा दूध दांत तब तक बनाए रखा जाता है जब तक ऑर्थोडोन्टिस्ट वांछित दांत के आगे प्रोस्थेटिक्स के लिए पंक्ति में पर्याप्त जगह नहीं बनाता है।
यदि हड्डी में स्थायी दांत है, लेकिन टीइंग के लिए बहुत कम जगह है, या यह बहुत गहरी है, या गलत स्थिति में है, तो ब्रैकेट सिस्टम को ठीक करने और वांछित दांत के लिए जगह बनाने के बाद, सर्जन द्वारा खोला जाने के बाद, दांत धीरे-धीरे "खींचा" जाता है, फिक्सिंग इस पर पहले ऑर्थोडोंटिक बटन, और फिर ऑर्थोडोंटिक आर्क पर बांधना।
स्थायी काटने की विशेषताएं और कौन से कारक इसे प्रभावित कर सकते हैं
स्थायी काटने के गठन में एक महत्वपूर्ण चरण स्थायी दांतों के विस्फोट की शुरुआत से बहुत पहले शुरू होता है - यहां तक कि उनकी कलियों के खनिज के चरण में भी। उच्च श्रेणी के हार्ड ऊतकों के गठन के साथ खनिज मसूड़ों के अंदर होता है, इसलिए, यह केवल एक डॉक्टर है जो इस प्रक्रिया को चला सकता है, बच्चे की रेडियोलॉजिकल परीक्षा के बाद। लवण के बच्चे के जीवन के पहले महीनों में लवणता शुरू होती है, और दाँत के बाद भी, यह प्रक्रिया तुरंत समाप्त नहीं होती है, लेकिन यह स्थायी दांत की जड़ को पूरी तरह से "पका" करने के लिए 1-1.5 साल तक जारी रखती है।
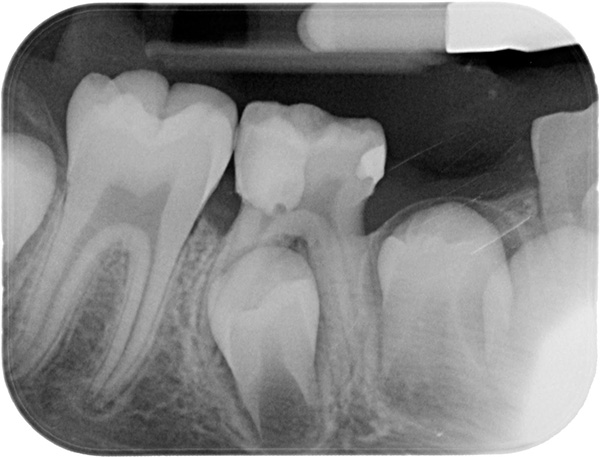
मिश्रित काटने की अवधि पहले स्थायी दांत के विस्फोट के साथ शुरू होती है। स्थायी दांतों के विस्फोट के लिए एक निश्चित आदेश और शर्तें हैं:
- एक नियम के रूप में, मोलर्स पहले 6-6 साल की उम्र में 6 दांत निकलते हैं;
- 6-8 साल की उम्र के बीच, incisors वैकल्पिक रूप से erupt (पहले निचले जबड़े पर पहले incisors, फिर ऊपरी पर);
- जल्द ही निचले और ऊपरी जबड़े के पार्श्व incisors दिखाई देते हैं।
ऊपरी incisors आमतौर पर थोड़ी भाषाई झुकाव के साथ स्थित होते हैं, और वे अस्थायी दांतों से बड़े होते हैं। उनकी उपस्थिति ऊपरी जबड़े के विकास की अवधि के साथ मेल खाती है, और शुरुआत में वे अपने स्थान पर कसकर और अंतराल के बिना स्थित होते हैं।
जब पार्श्व incisors विस्फोट, वे केंद्रीय ऊपरी दांतों पर दबाव डाल दिया जो पहले से ही दिखाई दिया है, यही कारण है कि केंद्रीय incisors अलग हो जाते हैं, एक शारीरिक diastema (shcherbina) बनाते हैं और होंठ की ओर झुकाव। हालांकि, आम तौर पर, ऊपरी जबड़े में स्थायी कुत्ते के विस्फोट के बाद, डायस्टेमा खुद को बंद कर देता है। दांत के विकास के इस चरण को अक्सर "बदसूरत बत्तख" का मंच कहा जाता है, लेकिन बच्चे में कुत्ते के विस्फोट के बाद, निचले और ऊपरी जबड़े दोनों के दांत गठबंधन होते हैं।
दोनों जबड़े में incisors की उपस्थिति के बाद, शारीरिक विश्राम की अवधि शुरू होती है, 1-1.5 साल तक चलती है।
9 और 12 की उम्र के बीच, स्थायी दांतों के विस्फोट का दूसरा चरण शुरू होता है। इस समय, कुत्ते को प्रतिस्थापित किया जाता है, निचले जबड़े पर "चौराहे" और "फिव्स" दिखाई देते हैं (विस्फोट का क्रम 3-4-5 होता है, और ऊपरी जबड़े पर, इसके विपरीत, पहले 4 दांत दिखाई देते हैं, उसके बाद एक कुत्ते, और उसके बाद 5 दांत)।
अंतिम दूसरे मोलर्स प्रकट होते हैं - 7, और उनके पीछे ज्ञान दांत (तीसरे मोलर्स, यानी, 8-की)।
यह समझना महत्वपूर्ण है कि यद्यपि स्थायी काटने में तंग होने की निश्चित अवधि कम होती है, लेकिन वे व्यवहार में होते हैं, और व्यवहार में उनसे कुछ विचलन हो सकते हैं जो गंभीर परिणामों का कारण नहीं बनते हैं।
नीचे दिया गया चित्र कुछ दांतों के विस्फोट के लिए आयु विशेषता दिखाता है:
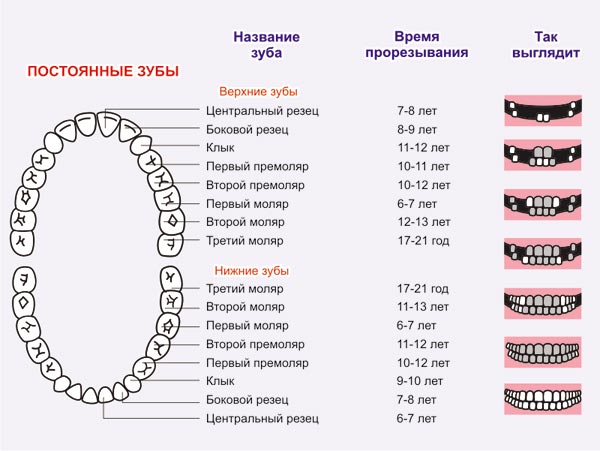
इस प्रकार, स्थायी दांत में, एक व्यक्ति के 28-32 दांत होते हैं, जिसका आकार दूध दांतों जैसा दिखता है। अस्थायी काटने में पहले से मौजूद दांतों के मुख्य समूहों के अलावा, 4 नए दिखाई देते हैं - प्रीमोलार्स।
हमें नवीनतम "आठवें" के बारे में अलग-अलग बात करनी चाहिए, अक्सर काटने पर नकारात्मक प्रभाव के कारण बहुत सारी परेशानी होती है ...
ज्ञान दांत और काटने पर उनके संभावित प्रभाव के बारे में
चूंकि ज्ञान दांत मौखिक गुहा में सबसे हाल ही में दिखाई देते हैं, इसलिए वे विस्फोट के साथ, शेष स्थायी दांतों की स्थिति बदल सकते हैं, अपने "पड़ोसियों" पर दबाव डाल सकते हैं और उन्हें विस्थापित कर सकते हैं, इस प्रकार स्वयं के लिए एक जगह सुनिश्चित कर सकते हैं।
एक नोट पर
प्राचीन पूर्वजों के समय से मानव पोषण की प्रकृति में काफी बदलाव आया है। मोलर्स, विशेष रूप से ज्ञान दांत, पहले हार्ड हड्डियों को पीसने और कठोर कच्चे मांस चबाने के लिए मनुष्य द्वारा आवश्यक थे। चबाने के यंत्र पर भार बहुत महत्वपूर्ण था, और इसके कारण, दांतों और जबड़े की हड्डियों का आकार अधिक था। आज, लोग ज्यादातर नरम, थर्मली संसाधित खाद्य पदार्थ खाते हैं, चबाने का भार छोटा हो गया है, इसलिए जबड़े की हड्डियों का आकार घट गया है। नतीजतन, शुरुआत में बुद्धि दांतों के लिए जबड़े में पर्याप्त जगह नहीं है।
इस तथ्य को जानकर, कई बाल चिकित्सा दंत चिकित्सक और ऑर्थोडोन्टिस्ट, अपने विस्फोट शुरू होने से पहले भी ज्ञान दांतों को हटाने की सलाह देते हैं, ताकि वे भविष्य में किशोरों के स्थायी काटने को खराब कर सकें। इस विषय पर अध्ययन के आंकड़ों से पता चलता है कि ज्ञान दांतों के विस्फोट में ऐसी समस्याएं होती हैं जैसे भीड़, दांतों की मोड़, पहले मोलरों का विस्थापन और 35-40% मामलों में पैथोलॉजिकल काटने का गठन!
हालांकि, निर्दोष और यहां तक कि "आठवें" को हटाने का अभी तक कोई विवादास्पद मुद्दा नहीं है, और कुछ विशेषज्ञ इस अभ्यास को स्वीकार नहीं करते हैं। दरअसल, कई लोगों के लिए, ज्ञान दांत समस्याओं का कारण नहीं बनते हैं, वे नियमित रूप से अपने चबाने का काम करते हैं और इसके अलावा, बुढ़ापे में वे कृत्रिम दांतों की आवश्यकता होने पर काम में आते हैं।
वैसे भी, ज्ञान दांतों को हटाने का निर्णय ऑर्थोडोन्टिस्ट द्वारा परीक्षा के बाद रोगी के साथ किया जाना चाहिए। एक उपचार योजना तैयार करने के चरण में, डॉक्टर "आठवें" को हटाने के मुद्दे पर चर्चा करता है - इस चरण में शुरू करना अक्सर बेहतर होता है, और उपचार और वसूली के बाद, काटने के स्तर पर आगे बढ़ें।
दूसरी तरफ, ऐसा होता है कि पहले से ही ऑर्थोडोन्टिस्ट उपचार की प्रक्रिया में, गतिशीलता को देखते हुए, ज्ञान दांतों को हटाने की सिफारिश की जाती है। अभी भी अनौपचारिक ज्ञान दांतों की अवधारणाओं को हटाने के लिए एक तकनीक है - यह विकल्प कई मामलों में पहले से ही पूरी तरह से गठित दांतों को हटाने से कम दर्दनाक है, लेकिन सर्जन से कुछ कौशल की आवश्यकता है।
एक नोट पर
ज्ञान दांतों को हटाने के लिए स्पष्ट संकेत जबड़े की हड्डी में उनका अनुचित स्थान है - जब वे आसन्न स्थायी दांतों या गालों की जड़ों की ओर झुका हुआ होते हैं,जो कटौती नहीं कर सकता है, और अक्सर एक ही समय में आसपास के ऊतकों की सूजन का कारण बनता है।
कैसे समझें कि जी 8 के साथ कुछ गड़बड़ है? उनकी उपस्थिति की प्रक्रिया, यहां तक कि सामान्य, कुछ असुविधाएं ला सकती है: मसूड़ों खुजली (विशेष रूप से रात में), लापरवाही बढ़ जाती है, कुछ वयस्क उस क्षेत्र में मामूली दर्द की शिकायत करते हैं जहां दाँत काटा जाता है। ये सभी घटनाएं आदर्श का एक रूप हैं।
लेकिन परेशान करने वाले लक्षण भी हैं जिन्हें अनदेखा नहीं किया जाना चाहिए:
- 37.5 डिग्री से ऊपर लगातार तापमान वृद्धि;
- काटने के दांत के क्षेत्र में सूजन और लाली;
- तीव्र दर्द, चबाने में कठिनाई और निगलने।
इन सभी मामलों में, विशेष रूप से यदि गतिशीलता नकारात्मक होती है और केवल समय के साथ बदतर होती है (दर्द मजबूत होते हैं, तापमान अधिक होता है), प्रतीक्षा करने की कोई आवश्यकता नहीं है - जितनी जल्दी हो सके अपने डॉक्टर से संपर्क करें! उन्नत मामलों में, बाधित बुद्धि दांत विस्फोट के चेहरे में सूजन रोगी के जीवन को धमकी दे सकती है।
स्थायी काटने के प्रकार: मानक क्या माना जाता है, और पैथोलॉजी क्या है?
यह कई प्रकार के शारीरिक संलयन को अलग करने के लिए प्रथागत है, यानी चबाने समारोह को पूरी तरह से करने की इजाजत है:
- मौखिक गुहा और टेम्पोरोमंडिब्युलर जोड़ों के मुलायम ऊतकों की स्वस्थ स्थिति को बनाए रखने के लिए ऑर्थोगोनैथिक काटने को सबसे सौंदर्य और सबसे अनुकूल माना जाता है। ऑर्थोगोनैथिक काटने में निम्नलिखित विशेषताएं होती हैं: पार्श्व भाग में दांत कोण के पहले वर्ग के अनुसार बंद होते हैं, अर्थात्, ऊपरी "छः" के पूर्ववर्ती-बक्कल ट्यूबरकल निचले 6 वें दांत के अंतर-ट्यूबरक्युलर फोसा में स्थित होता है। ऊपरी जबड़े के सामने वाले दांत निचले जबड़े के incisors एक तिहाई से अधिक नहीं ओवरलैप। दोनों जबड़े पर सभी दांत एक दूसरे के साथ निकट संपर्क में हैं। साथ ही, उनके पास एक निश्चित ढलान है, उनकी और भी सही स्थिति सुनिश्चित करना;
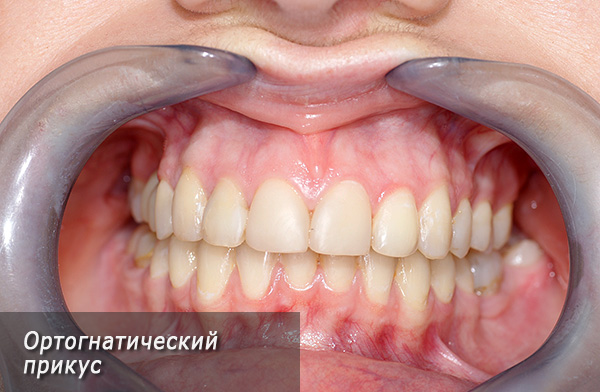
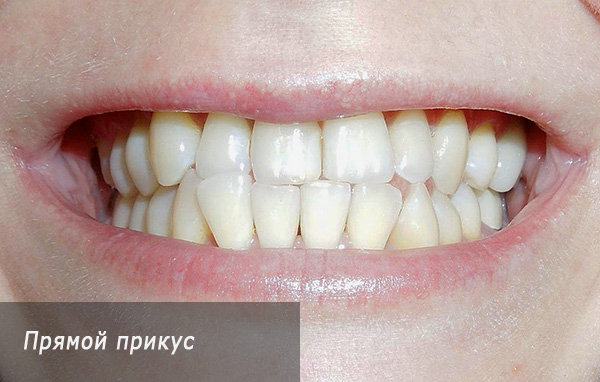
- प्रत्यक्ष काटने - इस मामले में, बाद वाले दांतों का अनुपात कोण के पहले वर्ग में संरक्षित होता है, और संयुक्त के पूर्व भाग में दांत संयुक्त में शामिल होते हैं (समय के साथ, इससे उनके क्षरण हो सकते हैं);
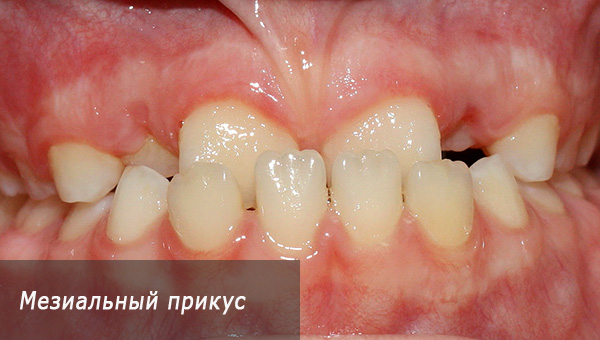
- पहले, एक प्रोजेनिक काटने को शारीरिक (प्रो-फॉरवर्ड, जीनस-चिन) को भी जिम्मेदार ठहराया गया था। यही है, इस तरह के काटने के साथ, ठोड़ी आगे धकेल दिया जाता है। दांत के पूर्व भाग में, एक उल्टा incisal ओवरलैप होता है, यानी, निचला जबड़ा आगे धक्का दिया जाता है, जिसके कारण खड़े खड़े होने का एक असंगत अनुपात मनाया जाता है, या निचले जबड़े के दांत स्वयं ठोड़ी की ओर झुकते हैं।हालांकि, एक ही समय में, जबड़े की हड्डियों की इस स्थिति को असामान्य कहा जा सकता है, जो मेसियल काटने के अनुरूप होता है;
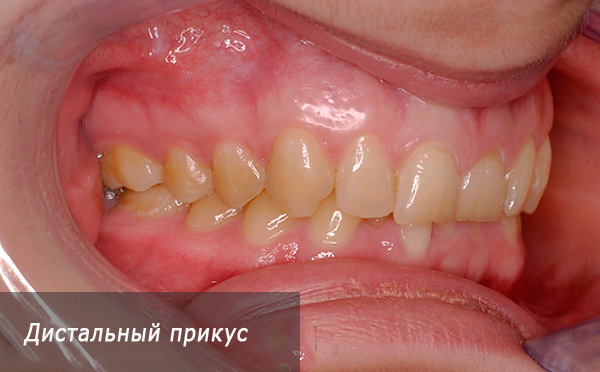
- प्रोनैथैथिक काटने - इस मामले में, ऊपरी जबड़े निचले जबड़े के सामने स्थित होता है, ऊपरी जबड़े के incisors उनके कटिंग किनारों के साथ आगे झुका हुआ है, जिसके कारण निचले जबड़े के incisors उनके बाद सबसे अधिक बिंदु पर बंद कर रहे हैं, पक्ष दांत असामान्य रूप से बंद कर रहे हैं: पहले ऊपरी दाढ़ी के पूर्वकाल-गाल पक्ष स्थित है निचले जबड़े के दाढ़ी के अंतःविषय फॉस्सा से आगे। पहले मोलरों के इस अनुपात को असामान्य कहा जा सकता है - यह दूरस्थ काटने से मेल खाता है;
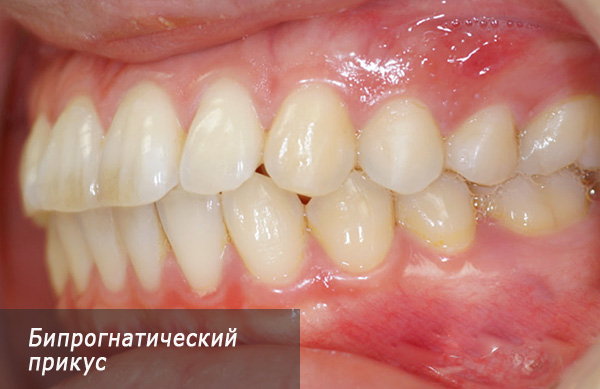
- Biprognatic काटने - दोनों जबड़े खोपड़ी के आधार के सापेक्ष आगे विस्थापित कर रहे हैं, पूर्ववर्ती खंड में incisors किनारों काटने से बंद कर रहे हैं, और इस बंद करने के लिए, ऊपरी और निचले जबड़े के incisors आगे दुबला।
एक नोट पर
प्रोजेनिक, प्रोनैथैथिक और बिप्रोग्नाथिक काटने के साथ, चबाने का कार्य काफी सामान्य हो सकता है, हालांकि काटने रोगजनक है और बाद में अतिरिक्त समस्याएं पैदा कर सकती हैं - इसलिए ऑर्थोडोन्टिस्ट इसे सुधारने का सुझाव दे सकता है।
एक वयस्क रोगी में स्थायी काटने का आकलन करते समय, एक ऑर्थोडोन्टिस्ट इस बात पर ध्यान देता है कि एक व्यक्ति वार्तालाप के दौरान अपने दांत कैसे बंद कर देता है, जब निचला जबड़ा पक्ष और आगे बढ़ जाता है। ऊपरी भाग के निचले जबड़े के विभिन्न आंदोलनों के साथ दांतों के इस बंद को ओलुजन कहा जाता है।
पूर्ववर्ती और पार्श्व संलयन आवंटित करें। प्रक्षेपण का आकलन यह समझना महत्वपूर्ण है कि सामान्य चबाने की प्रक्रिया में त्रुटियां हैं या नहीं। यह आपको दांतों के शुरुआती मिटाने, मैक्सिलोफेशियल क्षेत्र की मांसपेशियों के ऊपर की ओर बढ़ने, गंभीर मामलों में, दांतों के नुकसान की उम्मीद करने की उम्मीद करता है।
नीचे दी गई तस्वीर से पता चलता है कि पूर्ववर्ती क्षेत्र में अनुचित प्रलोभन के कारण दांतों को मिटाने का क्या कारण बनता है:
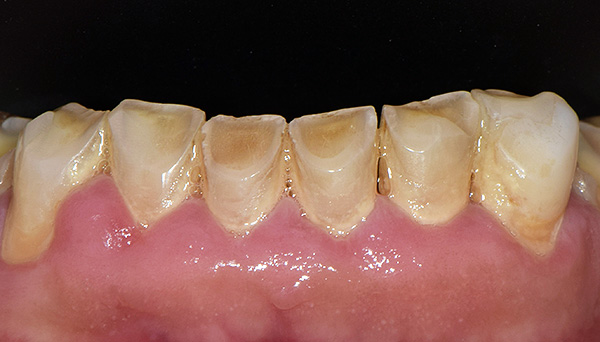
आम तौर पर, ऊपरी और निचले जबड़े के पार्श्व दांत बंद होने पर उसी विमान में नहीं रहना चाहिए। यही है, मोलर्स को एक निश्चित झुकाव होना चाहिए ताकि निचले जबड़े के विभिन्न आंदोलनों के साथ पक्ष दांत एक दूसरे के साथ संपर्क न खोएं। दांतों के सही झुकाव की उपस्थिति में, सशर्त रूप से तैयार लाइनें बनती हैं - अवसरों के घटता:
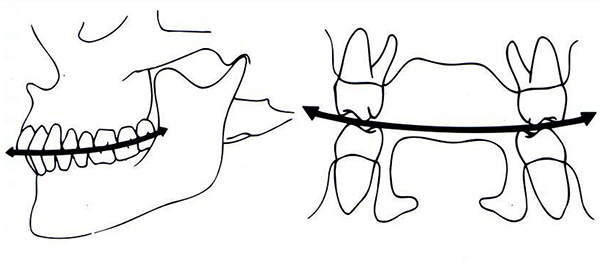
मौत के घटता के आकार को देखते हुए, एक ऑर्थोडोन्टिस्ट रोगी के दांत की सावधानीपूर्वक जांच के बाद असामान्य स्थायी संलयन के संकेत प्रकट कर सकता है।
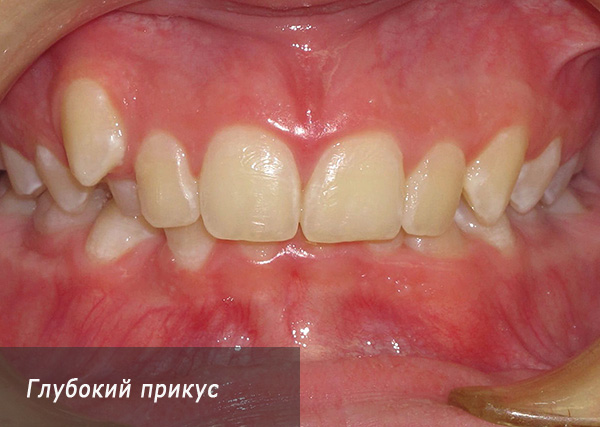
सामने के दांत भी गलत तरीके से बंद कर सकते हैं। उदाहरण के लिए, ऊपरी जबड़े के अंदरूनी हिस्सों को अत्यधिक जौ के अंदरूनी हिस्सों को ओवरलैप करने के लिए असामान्य नहीं है - कभी-कभी इतना कम होता है कि निचले दांत अपने किनारों को ताल में काटते हैं, इसे चोट पहुंचाते हैं। सामने वाले खंड में इस तरह के ओवरलैप को गहरी काटने कहा जाता है:
विपरीत स्थिति - जब सामने वाले खंड में दांत बिल्कुल बंद नहीं होते हैं, या उनका ओवरलैप न्यूनतम होता है। इस तरह के काटने को खुले कहा जाता है:
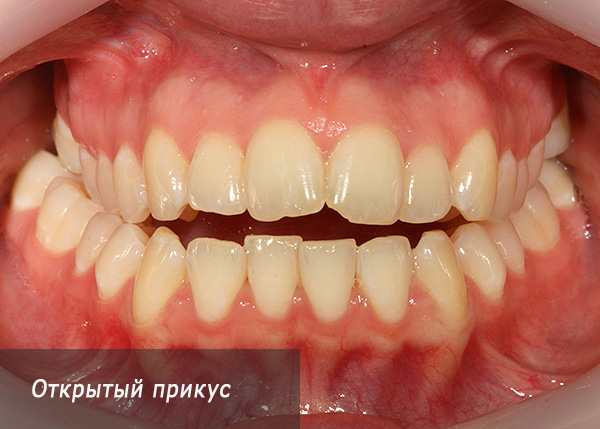
ओपन काटने अक्सर दांत के पार्श्व भाग में पाया जाता है:
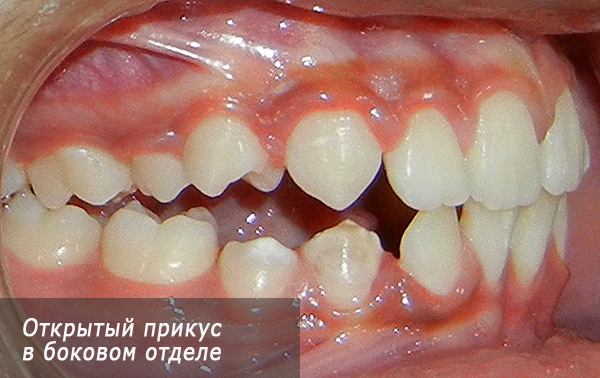
एक और प्रकार का अनियमित स्थायी काटने एक क्रॉस काटने वाला होता है, और क्रॉस क्लोजर या तो सामने या पार्श्व विभाजन में हो सकता है। यह विसंगति ऊपरी और निचले जबड़े या उनके व्यक्तिगत खंडों के आकार में विसंगतियों के कारण होती है:
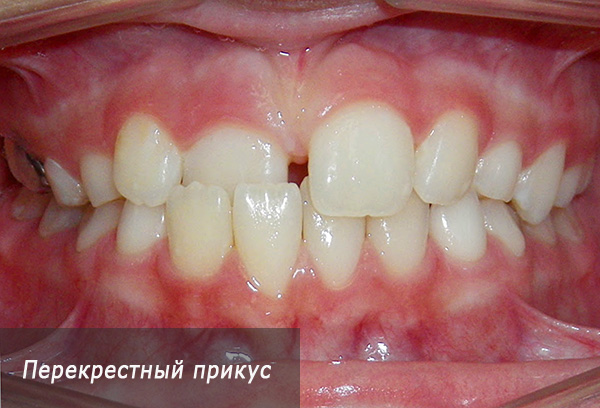
एक नियम के रूप में, गलत काटने पक्ष और सामने के दांतों के रोगजनक बंद को जोड़ती है, इसलिए किसी विशेष रोगी के लिए उपचार योजना तैयार करना कभी-कभी डॉक्टर के लिए कठिन कार्य बन जाता है।
किशोरावस्था में काटने का गठन
किशोरावस्था एक बच्चे के पूरे शरीर के लिए एक परीक्षण है, और दंत चिकित्सा प्रणाली कोई अपवाद नहीं है।सेक्स हार्मोन के प्रभाव में, शरीर की वृद्धि का प्राकृतिक वृद्धि होता है, जिसके बाद विकास धीमा हो जाता है और धीरे-धीरे बंद हो जाता है।
लड़कों और लड़कियों में युवावस्था अलग-अलग जाती है:
- लड़कियां लड़कों की तुलना में लगभग दो साल पहले बढ़ने लगती हैं। लड़कियों में युवावस्था की शुरुआत स्तन निर्माण और पहले जघन बाल की उपस्थिति की शुरुआत है। युवावस्था के पहले संकेतों के बाद लड़कियों में शिखर वृद्धि 1-1.5 साल मनाई जाती है। एक और डेढ़ साल बाद, लड़की की परिपक्वता का अंतिम चरण शुरू होता है - मासिक धर्म चक्र की शुरुआत, जिसके बाद विकास धीमा हो जाता है और साढ़े सालों में समाप्त होता है;
- लड़कों के विपरीत लड़कों के पास होने वाले बदलावों का स्पष्ट अलगाव नहीं है। यह ज्ञात है कि लड़कों में सक्रिय वृद्धि लड़कियों की तुलना में 3-3.5 साल बाद शुरू होती है, और बाद में भी समाप्त होती है। लड़कों में युवावस्था की शुरुआत का पहला संकेत तेजी से वजन बढ़ाना माना जाता है। वजन बढ़ने के एक साल बाद वृद्धि बढ़ती है - इस समय लड़का वजन कम कर रहा है, उसके बाल ग्रोन क्षेत्र में दिखाई देते हैं। परिपक्वता के तीसरे चरण में, 8-12 महीनों में मांसपेशियों और हड्डियों की वृद्धि होती है, शरीर का आकार बदल जाता है।दो साल बाद, परिपक्वता का अंतिम चरण होता है, विकास बंद हो जाता है, चेहरे पर पहला बाल दिखाई देता है।
इन सभी परिवर्तनों, एक तरफ या दूसरे, स्थायी काटने के गठन को प्रभावित करते हैं, और हमेशा बेहतर नहीं होते हैं।
अनुभवी ऑर्थोडोन्टिस्ट आमतौर पर बच्चे के विकास के शिखर के दौरान काटने के उपचार को शुरू करने का प्रयास करते हैं, क्योंकि पूरे जबड़े की हड्डियों की वृद्धि पूरे कंकाल के विकास चरणों के साथ मेल खाती है, और विकास की चोटी पर उपचार सबसे प्रभावी होता है और परिणाम तेजी से हासिल किया जा सकता है।
एक नोट पर
यह समझने के लिए कि एक बच्चा कैसे बनता है और क्या उसके पास विकास स्टॉक है, एक ऑर्थोडोन्टिस्ट उसे हाथ की एक्स-रे पर निर्देशित कर सकता है ताकि यह देखने के लिए कि हाथ पर तथाकथित विकास क्षेत्र बंद हो गए हैं या नहीं।
इस प्रकार, अगर किशोरावस्था में काटने के साथ समस्याएं हैं, तो आपको ऑर्थोडोन्टिस्ट की यात्रा में देरी नहीं करनी चाहिए - इस अवधि के दौरान समस्या को हल करना बेहतर है।
वयस्क रोगियों में काटने में सुधार
वयस्क रोगियों के पास स्वयं का विशिष्टता है, और यह न केवल शरीर विज्ञान के साथ जुड़ा जा सकता है। उदाहरण के लिए, वयस्क एक सुंदर मुस्कुराहट चाहते हैं, लेकिन साथ ही, वे अक्सर दूसरों को अपने दांतों पर ब्रेसिज़ और किसी अन्य डिवाइस को नहीं देखना चाहते हैं।यद्यपि हाल ही में ब्रेसिज़ के लिए एक फैशन रहा है - उनकी उपस्थिति को अपूर्णता के संकेत के रूप में नहीं माना जाता है, लेकिन कल्याण और समृद्धि के संकेत के रूप में।

आज तक, सौंदर्य ऑर्थोडोंटिक उपकरणों के तीन क्षेत्र हैं, जो वयस्कों में स्थायी काटने के विसंगतियों को सही करने की अनुमति देते हैं।
सबसे लोकप्रिय विकल्प वेस्टिबुलर ब्रेसिज़ (यानी, होंठ के किनारे से दांतों पर चिपकाया जाता है), दांत तामचीनी के रंग में समान सामग्रियों से बना होता है, जो ब्रैकेट सिस्टम को अविभाज्य बनाता है।
सौंदर्यशास्त्र वेस्टिबुलर ब्रेसिज़ तीन प्रकार की सामग्रियों से बने होते हैं:
- प्लास्टिक;
- मिट्टी के पात्र;
- नीलमणि।
एक नोट पर
प्लास्टिक ब्रेसिज़ कम से कम महंगी हैं, लेकिन वे नाजुक हैं, आसानी से तोड़ते हैं, चित्रित होते हैं। तो, उदाहरण के लिए, यदि आपको चाय, कॉफी, सिगरेट पसंद है, तो ये ब्रेसिज़ जल्दी पीले रंग की हो जाएंगी।
धातु ब्रेसिज़ की तुलना में, सौंदर्य ब्रेसिज़ डॉक्टर सटीक निर्धारण से अधिक मांग कर रहे हैं। उपचार प्रक्रिया के दौरान ताले चिपकाने या छीलने से ग्रिल को नुकसान पहुंचा सकता है, जो दांत को ब्रैकेट के आसंजन को सुनिश्चित करता है, और यह नहीं होगा, जिसका मतलब है कि किसी असामान्य परिस्थितियों में रोगी को नए ब्रैकेट के लिए भुगतान करना होगा।
इसके अलावा, इस तरह के सिस्टम लगभग 20-30 हजार रूबल द्वारा धातु समकक्षों की तुलना में अधिक महंगी हैं। उदाहरण के लिए, "सरल" धातु ब्रेसिज़ का एक सेट, जो लिगचर के साथ आर्क से बंधे होते हैं, औसतन 20 हजार रूबल का खर्च करते हैं, और सौंदर्य सामग्री का उपयोग सामग्री के आधार पर 40-50 हजार रूबल खर्च कर सकते हैं।
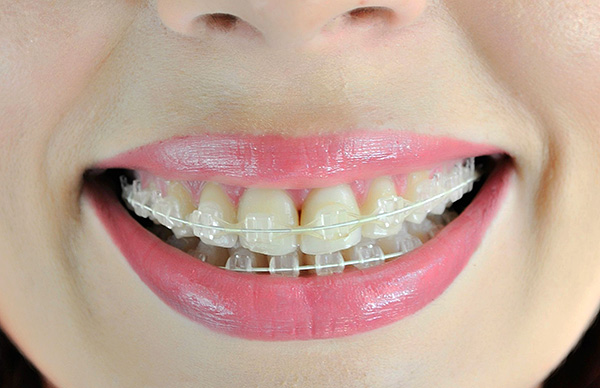
यह ध्यान दिया जाना चाहिए कि नीलमणि ब्रेसिज़ सबसे टिकाऊ हैं और उनके सौंदर्य और कार्यात्मक गुणों को खोना नहीं है, सिरेमिक लोग थोड़ा बदतर व्यवहार करते हैं - कुछ मामलों में उन्हें चित्रित किया जा सकता है।
नीचे दी गई तस्वीर नीलमणि ब्रेसिज़ दिखाती है:
उन लोगों के लिए, जब बिल्कुल काटने को सही करते हैं, तो नहीं चाहते कि दूसरों को उनके मुंह में ब्रेसिज़ देखना पड़े, 2 सिस्टम विकल्प हैं।
पहला विकल्प: भाषाई ब्रेसिज़ - एक ऑर्थोडोन्टिस्ट उन्हें ताल और जीभ के किनारे से दांतों पर चिपकाता है, इस प्रकार, दूसरों को संदेह नहीं है कि व्यक्ति ब्रेसिज़ पहन रहा है।
ऐसे दो प्रकार के सिस्टम हैं - मानक भाषाई ब्रेसिज़, तथाकथित 2 डी-सिस्टम। वे कारखाने द्वारा निर्मित होते हैं, एक मानक आकार और आकार होते हैं, दांतों को द्वि-आयामी अंतरिक्ष में स्थानांतरित करने में सक्षम होते हैं।डॉक्टर चाप को बांधता है जो दांतों को धातु या रबर लिगचर के साथ ताले में ले जाता है।
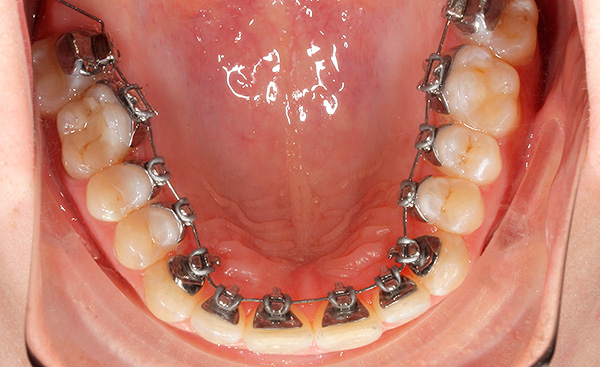
ऑर्थोडोन्टिस्ट के अभ्यास से
ऐसे सिस्टम का उपयोग करके दांतों के आंदोलन के अवसर उनके मानक उत्तल आकार और सक्रिय चाप के अपूर्ण फिट के कारण सीमित हैं। कई ऑर्थोडोन्टिस्ट, जो इन ब्रेसिज़ का उपयोग करते हैं, कहते हैं, जटिल ऑर्थोडोंटिक पैथोलॉजी का इलाज करते समय, एक आदर्श काटने को हासिल करना मुश्किल होता है, क्योंकि प्रभाव मुख्य रूप से दांत के ताज भाग पर होता है, और जड़ों की स्थिति लगभग अपरिवर्तित बनी हुई है।
दूसरा विकल्प: व्यक्तिगत 3 डी-भाषायी ब्रेसिज़ - प्रत्येक दांत के लिए व्यक्तिगत रूप से प्रयोगशाला में सोने के मिश्र धातु से बने होते हैं, प्रत्येक दांत और उसके झुकाव के आकार को ध्यान में रखते हुए। ब्रेसिज़ के साथ, डॉक्टर काटने की पूरी अवधि के लिए सक्रिय चाप के एक सेट का आदेश देते हैं। यह दृष्टिकोण दांतों के लिए चाप का एक स्नग फिट प्रदान करता है और जड़ों के साथ अपनी स्थिति को समायोजित करने की क्षमता प्रदान करता है।
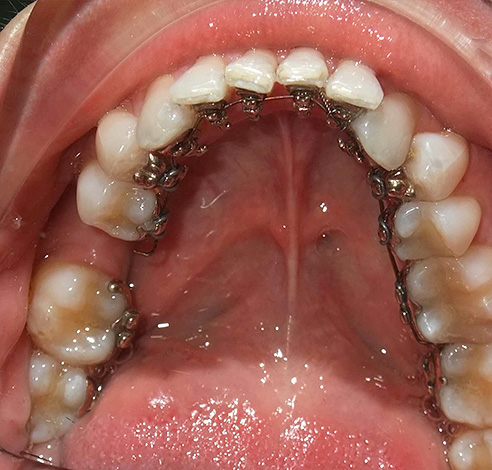
एक नोट पर
जब एक व्यक्तिगत भाषाई ब्रेसिज़ आर्क ब्रेक होता है, और यह कभी-कभी रोगियों में होता है, ऑर्थोडोन्टिस्ट को एक नया ऑर्डर करने के लिए मजबूर किया जाता है, क्योंकि अन्य सिस्टम से आर्क उपयुक्त नहीं होते हैं।यह उपचार के समय को फैलाता है, चूंकि ब्रेसिज़ और आर्क्स जर्मनी या संयुक्त राज्य अमेरिका में (विशिष्ट प्रणाली के आधार पर) किए जाते हैं। आर्किलेकी ब्रेसिज़ और आर्केस के ब्रेकडाउन को बहुत ही प्रभावशाली सिस्टम लागत वाले रोगी के लिए अतिरिक्त लागत में डाला जाता है - कुछ क्लीनिकों में व्यक्तिगत भाषाई प्रणालियों की लागत 150 हजार रूबल और उससे ऊपर तक पहुंच जाती है (यह सिस्टम और इसकी स्थापना की लागत है)।
वयस्कों में स्थायी काटने के स्तर का एक और विकल्प ऑर्थोडोंटिक कैप्स (संरेखक) का उपयोग है - ब्रेसिज़ के विपरीत, ये हटाने योग्य डिवाइस हैं।। दांतों की छाप और प्लास्टर मॉडल के कास्टिंग की प्राप्ति के बाद उन्हें व्यक्तिगत रूप से बनाया जाता है। फिर पारदर्शी कैप्स का एक सेट तैयार किया जाता है, जिसे अनुक्रमिक रूप से पहना जाना चाहिए, एक के बाद एक, डॉक्टर द्वारा नियंत्रित आवश्यक मध्यवर्ती परिणाम के रूप में बदलना, हासिल किया जाता है।

सेट में टोपी की अनुक्रम संख्या जितनी अधिक होगी, उतना ही यह काटने में दांतों के सही स्थान से मेल खाती है। लेख में इसके बारे में और पढ़ें। काटने के सुधार के लिए ऑर्थोडोंटिक कैप्स
आम तौर पर, यह ध्यान देने योग्य है कि वयस्क रोगियों में स्थायी काटने के लिए समय 2-2.5 साल औसत होता है, कभी-कभी लंबा (ऑर्थोडोंटिक पैथोलॉजी की जटिलता के आधार पर)।प्रत्येक विशिष्ट मामले के लिए लगभग शर्तों को रोगी की पूर्ण परीक्षा के बाद ही ऑर्थोडोन्टिस्ट द्वारा बुलाया जा सकता है। उपचार योजना में पंक्ति में आवश्यक स्थान बनाने के लिए व्यक्तिगत दांतों - मोलर्स या प्रीमोलर्स को हटाने का चरण शामिल हो सकता है।
मौखिक गुहा की "मुश्किल" स्थिति वाले मरीजों का उपचार
कभी-कभी वयस्क रोगी न केवल दांतों के "वक्रता" के बारे में शिकायत करते हैं, बल्कि मौखिक स्वास्थ्य की अन्य समस्याओं के बारे में भी शिकायत करते हैं। उदाहरण के लिए, मुंह से लगातार गंध, रक्तस्राव और मसूड़ों की सूजन। ये लक्षण गिंगिवाइटिस या पीरियडोंटाइटिस के पहले संकेत हैं।
पीरियडोंटाइटिस के साथ, गम ऊतक का मंदी (कमी) होती है, जिसके कारण दाँत की जड़ धीरे-धीरे दिखाई देती है। दांत खुद को गतिशीलता प्राप्त करते हैं, स्वयं के बीच अलग हो जाते हैं।
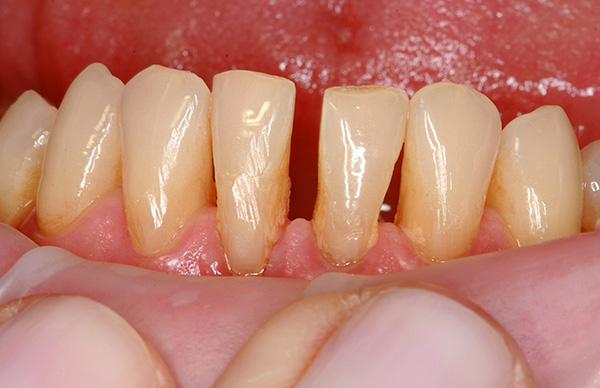
गोंद रोग वाले मरीजों में काटने का सुधार ऑर्थोडोन्टिस्ट के लिए एक आसान काम नहीं है, क्योंकि ऑर्थोडोंटिक उपचार केवल स्थिति को बढ़ा सकता है। ऐसे मरीजों को जरूरी एक आवधिकता से परामर्श की आवश्यकता होती है जो सूजन की प्रक्रिया के चरण में आकलन करेंगे और आवश्यक उपचार का चयन करेंगे। बीमारी की गंभीरता के आधार पर उपचार में 3 से 6 महीने लग सकते हैं, और तब तक ऑर्थोडोन्टिस्ट रोगी के काटने के साथ काम करना शुरू नहीं कर सकता है।
इसके अलावा, वयस्क रोगियों के लिए एक आम समस्या कुछ दांतों की अनुपस्थिति है। ऐसे मामलों में काटने के सुधार की योजना बनाते समय, ऑर्थोडोन्टिस्ट समस्या के दो समाधान प्रदान कर सकता है:
- एक प्रत्यारोपण पर एक लापता दांत की प्रोस्थेटिक्स (टाइटेनियम इम्प्लांट प्लस, उदाहरण के लिए, एक ज़िकोनिया ताज);
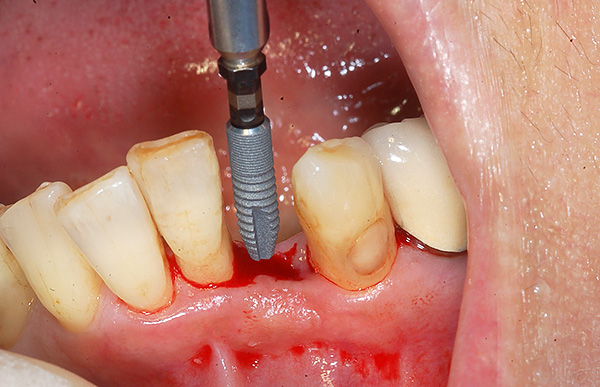
- या आप अपने मौजूदा दांतों को दोष की दिशा में स्थानांतरित करने के लिए अपने ब्रेसिज़ का उपयोग कर सकते हैं, इस प्रकार इसे बंद कर सकते हैं।
दोनों मामलों में, रोगी को ऑर्थोडोंटिक तैयार किया जाना चाहिए: प्रत्यारोपण के लिए दंत चिकित्सा में पर्याप्त जगह बनाई जानी चाहिए, और पंक्ति में अंतराल को बंद करने के लिए, दांतों को एक चाप में गठबंधन किया जाना चाहिए।
यह दिलचस्प है
ऑर्थोडोंटिक उपचार की शुरुआत के बाद, दांत मोबाइल बन जाते हैं, और गम रोग वाले मरीजों में, यह गतिशीलता अत्यधिक हो सकती है। इसलिए, उपचार शुरू करने से पहले, ऑर्थोडोन्टिस्ट तथाकथित "अवरुद्ध" संपर्कों को हटा सकता है, जो बात करने और चबाने पर अनावश्यक बोझ पैदा करता है। इस प्रक्रिया को चुनिंदा पीसने कहा जाता है। दांतों के बीच संपर्क सामान्य होने के बाद, उनकी गतिशीलता कम होनी चाहिए।
एक स्थायी प्रलोभन उपचार के रूप में Orthognathic सर्जरी
कभी-कभी, सही ऑर्थोगोनिक काटने को प्राप्त करने के लिए, अकेले ऑर्थोडोन्टिस्ट के प्रयास पर्याप्त नहीं होते हैं। एक उपचार योजना तैयार करते समय, ऑर्थोडोन्टिस्ट तुरंत अपने मरीज को बता सकता है कि उसे एक हस्तक्षेप maxillofacial सर्जन की आवश्यकता होगी। यदि रोगी इस चरण से सहमत होता है, तो इलाज योजना को तदनुसार समायोजित किया जाता है कि सर्जन को ऑपरेशन के लिए क्या चाहिए। फिर ये डॉक्टर एक साथ काम करते हैं, और जब ऑर्थोडोन्टिस्ट ऑपरेशन के लिए सभी आवश्यक स्थितियां बनाता है, तो सर्जन सर्जरी करता है।
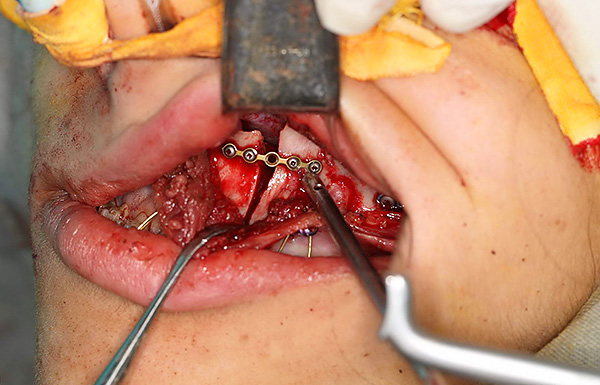
शल्य चिकित्सा उपचार के लिए संकेत काटने की असामान्यताओं के गंभीर कंकाल रूप हैं। यही कारण है कि, काटने की समस्याओं के कारण न केवल स्थायी दांतों की गलत स्थिति हैं, बल्कि खोपड़ी के आधार से संबंधित जबड़े की हड्डियों की गलत स्थिति या आकार भी हैं।

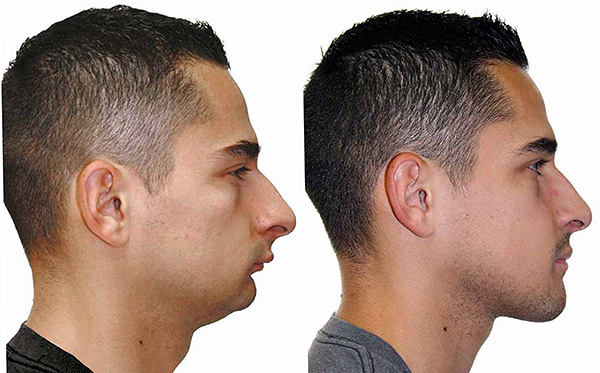
हालांकि, स्पष्ट कारणों से, कई रोगी सर्जरी के खिलाफ स्पष्ट रूप से हैं। फिर ऑर्थोडोन्टिस्ट गलत काटने के ऑर्थोडोंटिक छिद्र का आयोजन करता है, यानी, सभी दांतों को चाप के साथ बिल्कुल रखता है, अलग-अलग दांतों को हटाने की योजना बना देता है और बाकी को हटाए गए लोगों की ओर ले जाता है, जिससे काटने के लिए स्वीकार्य विकल्प मिल जाता है।साथ ही, दांतों के बीच पैथोलॉजिकल संपर्क बनाए रखा जा सकता है, और चेहरे की विशेषताओं के अनुसार रोगी की प्रोफ़ाइल आम तौर पर जबड़े की हड्डियों की असामान्य स्थिति देती है।
वास्तव में, ऑर्थोगोनैथिक सर्जरी से डरो मत। सर्जन केवल मुंह में सभी कटौती और हड्डी में कटौती करता है, यानी चेहरे पर कोई निशान नहीं होता है। सर्जरी के बाद, सर्जन जबड़े की हड्डियों की नई स्थिति को सुरक्षित करने के लिए विशेष लोचदार तारों के पहने हुए हैं और मांसपेशियों को परिवर्तनों में उपयोग करने के लिए देते हैं।
ऑर्थोगोनिक सर्जरी के बाद रिकवरी अवधि लगभग 1 महीने है। इस समय के दौरान, रोगी को सख्त आहार का पालन करना चाहिए, न कि ठोस भोजन खाने के लिए (पहले दो सप्ताह, सभी भोजन तरल होना चाहिए)। सर्जरी के बाद अस्पताल में, रोगी 5-7 दिनों तक खर्च करता है, फिर उसे घर जाने की इजाजत होती है, और 2 सप्ताह के बाद व्यक्ति डॉक्टर के निर्देशों के बाद काम पर लौट सकता है।
3-4 सप्ताह के बाद, ऑर्थोडोन्टिस्ट, सर्जन के साथ, रोगी की जांच करता है, और यदि परिणाम डॉक्टरों से संतुष्ट है, तो ब्रैकेट सिस्टम को हटाने का नियुक्त किया जाता है।
ऑर्थोडोंटिक उपचार की संभावित जटिलताओं
कोई भी उपचार मानव शरीर के काम में हस्तक्षेप है, वही स्थायी काटने के ऑर्थोडोंटिक उपचार पर लागू होता है।यह कुछ के लिए अजीब लग सकता है, लेकिन इसमें सबसे महत्वपूर्ण कदम एक विशेष रोगी के लिए उपचार योजना की प्रारंभिक तैयारी है। इसके लिए:
- दंत चिकित्सक रोगी के जबड़े के नैदानिक मॉडल का एक विस्तृत विश्लेषण, सावधानी से उपलब्ध स्थान घाटा की गणना करता है;
- दांत स्थिति के मूल्यांकन के लिए मनोरम चित्र जबड़े सीखना, दांतों की जड़ों झुकाव, मूल्यांकन करता है आसन्न ऊतकों के राज्य - दाढ़ की हड्डी साइनस, दाढ़ की हड्डी वायुकोशीय हड्डी, जबड़े नहर की भी महत्वपूर्ण हड्डी थाली है, जो दांत और जबड़े की हड्डियों के बीच एक interlayer है के विश्लेषण है,
- पक्ष को ध्यान में रखते खोपड़ी चित्र का विश्लेषण करती है - निश्चित विधि ओथडोटिस पर telerentgenogrammu जबड़े की लंबाई और खोपड़ी के आधार करने के लिए उनकी सापेक्ष स्थिति का अनुमान कर सकते, जबड़े विकास प्रकार, सामने के दांतों का झुकाव का आकलन और समझते हैं कि असामान्य रोड़ा की जड़ है।
ऑर्थोडोन्टिस्ट प्राप्त होने वाली सभी जानकारी की तुलना करने के बाद, उसे विस्तार से आगे की कार्रवाई के लिए योजना का वर्णन करना होगा। रोगी के निदान और उसके काटने की विशेषताओं के आधार पर, ऑर्थोडोन्टिस्ट एक विशिष्ट दंत कार्यक्रम के साथ ब्रेसिज़ चुनता है,कुछ आर्कों का चयन करता है और इसमें अतिरिक्त तत्वों का उपयोग शामिल होता है - चाप पर झुकता है, सर्वोत्तम संभव काटने के लिए उपचार के विशिष्ट चरणों में अतिरिक्त उपकरणों को जोड़ता है।
कभी-कभी, रोगी शिकायत करते हैं कि समय टिक रहा है और काटने से बाहर भी नहीं निकलता है, या वे देखते हैं कि उनके दांत एक दिशा या दूसरे में अत्यधिक झुक गए हैं। इसके अलावा, ब्रेसिज़ को ठीक करने के बाद गोंद रोगों के लिए, दांतों की अत्यधिक गतिशीलता दिखाई दे सकती है।
इन सभी घटनाओं के कारण ऑर्थोडोन्टिस्ट से गलत अनुमान हो सकते हैं, जिसमें ब्रेसिज़ की गलत पसंद, या दांतों पर ब्रेसिज़ की गलत स्थिति शामिल होती है, या उपचार की शुरुआत में बहुत मजबूत चाप स्थापित होती है, जिससे दांतों और ऊतकों को अधिभारित किया जा सकता है।
ऐसी जटिलताओं को रोकने के लिए, सही डॉक्टर का चयन करना महत्वपूर्ण है। कई रोगी अलग-अलग ऑर्थोडोन्टिस्ट्स जाते हैं और एक विकल्प बनाने से पहले अपनी समस्या के बारे में अपनी राय इकट्ठा करते हैं, एक विशेषज्ञ पर भरोसा करते हैं और दीर्घकालिक उपचार शुरू करते हैं। यह वह मामला है जब क्लिनिक की तलाश नहीं करना बेहतर होता है, न कि "सस्ता कहां है", लेकिन यह बेहद पेशेवर अनुभवी डॉक्टर की तलाश में लायक हैजो, आपके साथ एक साथ कदम, सुंदर दांतों के लिए सभी तरह से जाएगा, जिसकी अवधि कई सालों हो सकती है।
उपयोगी वीडियो: स्थायी दांतों को दूध दांत बदलने का चरण
एक बच्चे में सही और गलत काटने क्या है और समय पर ऑर्थोडोन्टिस्ट से परामर्श करना इतना महत्वपूर्ण क्यों है